高龄孕妇产前诊断技术大PK
| 导读 | 产前诊断的实验室技术由筛查与确诊两部分组成。筛查是胎儿异常风险的评估,诊断通常需采用侵入性技术,是胎儿异常的确诊手段,医生可依据该产前诊断结果,进行临床处理或对孕妇提出胎儿处置的建议,但存在一定的风险,有应用对象的局限、孕妇接受度的制约,以及医疗资源的限制等。 |
产前诊断的实验室技术由筛查与确诊两部分组成。筛查是胎儿异常风险的评估,诊断通常需采用侵入性技术,是胎儿异常的确诊手段,医生可依据该产前诊断结果,进行临床处理或对孕妇提出胎儿处置的建议,但存在一定的风险,有应用对象的局限、孕妇接受度的制约,以及医疗资源的限制等。应充分考虑各项技术的优势与局限。
一、常用产前诊断技术1.胎儿细胞染色体核型分析:
是染色体病诊断的金标准。在显带可及的分辨率内,可以发现与诊断所有染色体的数目与结构异常,对染色体的分析获得的信息是"全息的"。该技术需要经过细胞培养、染色体制片、核型分析等步骤,均依赖于有经验的医生与技师的人工操作,自动化程度低,检验诊断周期长。
2.分子诊断技术:
包括荧光原位杂交、基因扩增相关技术(如荧光定量PCR相关技术、多重连接探针扩增技术)、细菌人工染色体标记–磁珠分离技术等在内的快速产前诊断技术;提高了诊断的分辨率、缩短了检查时间,检测效率高,但只能对试剂盒设定的目标疾病进行检测,无法对染色体组的异常作全局分析。
3.染色体微阵列分析(chromosomal microarray analysis, CMA)技术:
又被称为"分子核型分析",能够在全基因组水平进行扫描,可检测染色体拷贝数变异(copy number variants, CNV),尤其是对检测染色体微小缺失、重复等异常具有突出优势。还能检测出大多数的单亲二倍体(uniparentaldisomy, UPD),可以检测到一定水平的嵌合体,检出的致病性染色体变异约比传统的G显带核型分析增加10%。临床应用中的难点是:CMA检测前后的产前咨询能力不足,对检测结果临床意义的判读能力不足,缺乏规范化的对CNV检查结果的验证工作。
二、国内外产前筛查策略
在高龄孕妇,我国现行的产前诊断策略是不做筛查,将高龄妊娠作为施行有创产前诊断的唯一指征。各国采用的产前筛查方案中对建议做有创产前诊断的界定年龄并不相同。加拿大和英国等欧洲国家将单胎妊娠直接羊膜腔穿刺的最低年龄提高至40岁。2007年美国妇产科医师学会(American College of Obstetricians and Gynecologists,ACOG)提出不论孕妇年龄大小均进行产前筛查。
1.母血清学产前筛查:
系在早孕、中孕期采集母亲外周血,测定生化标志物(甲胎蛋白、绒毛膜促性腺激素、妊娠特异糖蛋白A等),结合孕妇的年龄、孕周、体重等计算胎儿罹患21–三体、18–三体的风险。血清学产前筛查目标疾病的检出率只有60%~70%左右,存在较高的假阴性;筛查精度也不高,约30%左右的高风险异常与目标疾病无关。在筛查高风险的病例,经羊水脱落细胞染色体核型分析,可发现目标疾病以外的染色体异常,所以,以唐氏综合征为主要目标疾病的产前筛查事实上可发现许多不同的染色体病。高龄孕妇通过产前筛查进行胎儿异常风险分层,可以大大减少不必要的有创产前诊断。
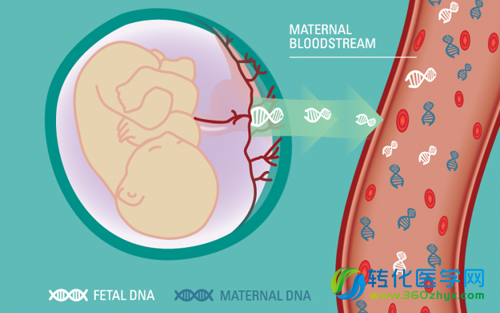
2.母体外周血游离胎儿DNA筛查:
基于高通量测序、基因芯片等技术检测cfDNA筛查胎儿染色体异常的无创产前检测技术(noninvasive prenatal testing,NIPT)是近年发展迅速的产前筛查技术[14]。相对于母血清学筛查,NIPT筛查的目标疾病精准,胎儿21–三体的检出率99%以上,18–三体的检出率90%~95%以上,但不能发现目标疾病以外的异常,是优点也是局限。NIPT如何融入或改变现有的产前诊断体系,对高龄孕妇,是否可用NIPT替代侵入性的产前诊断也是目前较为关注的问题。(转化医学网360zhyx.com)
 腾讯登录
腾讯登录
还没有人评论,赶快抢个沙发