【思考】谁能提高肿瘤患者“五年生存率”?
| 导读 | “五年生存率”医生用来评价手术和治疗效果的,系指某种肿瘤经过各种综合治疗(手术、化疗、放疗、免疫疗法……)后,能生存5年以上,即可认为肿瘤被治愈的可能性为90%发生复发和转移约占10%)。 |
什么是肿瘤患者“五年生存率”?
在临床上,经常会听到医生向病人及家属交代病情时会提到“五年生存率”。“魏则西事件”的发生,更使每一个公众更加关心肿瘤术语的含义。大量的临床观察和资料统计,发现肿瘤患者的复发和转移,大多数(占80%)是在手术根治术后3年左右,10%是发生在治疗后5年左右,这就形成了用“五年生存率”的概念去评价某一癌症的治疗效果。
如字面含义,“五年生存率”医生用来评价手术和治疗效果的,系指某种肿瘤经过各种综合治疗(手术、化疗、放疗、免疫疗法……)后,能生存5年以上,即可认为肿瘤被治愈的可能性为90%发生复发和转移约占10%)。
我国肿瘤疾病高发,已成为仅次于“心血管疾病”杀手

根据影响因子为144.8权威期刊《CA: A Cancer Journal for Clinicians》文章预测:2015 年中国预计有 429.2万例新发肿瘤病例和 281.4 万例死亡病例。
WHO 最新公布的数据显示:我国肿瘤死亡人数约占 23%,仅次于心血管疾病。随着我国人口老龄化加剧、工业化进程中带来的环境污染和城市化等因素带来的生活习惯改变,我国居民的肿瘤患病率和死亡率明显提高,肿瘤已成为我国死亡率最高的疾病。
中国肿瘤患者“五年生存率”水平不及美国的一半
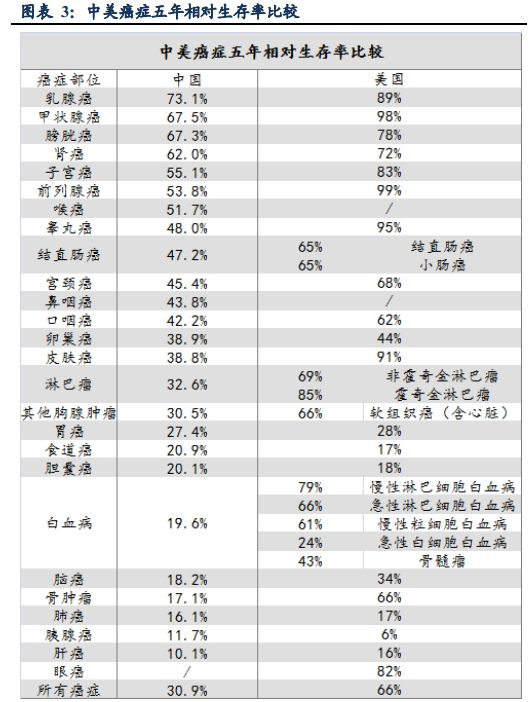
图片来源:东吴证券整理
根据东吴证券从国家卫计委官网统计的数据:目前我国所有癌症的平均“五年生存率”仅为 30.9%,而美国已达到 66%。在美国的甲状腺癌、前列腺癌、睾丸癌的平均“五年生存率”超过 90%,基本已成为可治愈的疾病,而乳腺癌、皮肤癌的平均“五年生存率”也在 90%左右。而我国乳腺癌的平均“五年生存率”最高,约 73.1%。可见,我国肿瘤患者的治疗效果与国外存在巨大差距。“五年生存率”为何难以提高?“多学科”沟通太欠缺
首先,国内目前肿瘤治疗的主力还是大型公立肿瘤专科医院和个别大型三甲医院。
2014年,我国共有肿瘤专科医院128家,出现明显的分化现象:其中病床数超过500张的大型肿瘤专科医院共46家,主要是公立和三甲肿瘤专科医院;病床数在300~500张之间中等规模肿瘤专科医院仅10家;其他72 家都是病床数少于300张的小型肿瘤专科医院,以民营的肿瘤医院为主。
其次,大量肿瘤患者集中在公立三甲肿瘤医院中进行诊疗,治疗需求难以获得满足,医院的医疗和护理水平难以提高。
第三,虽然三甲肿瘤医院中汇聚了高端医生资源,他们也无暇开展肿瘤多学科诊疗合作,甚至造成不规范的肿瘤治疗流程,无法有效提供患者的“五年生存率”。
此外,在国内少数医院,肿瘤病人如果先看的是内科,那病人就进行内科化疗,而病人如果是先看的是外科,则病人就先进行手术治疗。因此有些医院在外科也设有化疗,外科医生也开化疗处方,似乎是一种变相地争抢病人。
可见,肿瘤医疗资源的紧缺(特别是高端影像检测和放疗设备)和医疗资源分布过度集中,使我国肿瘤患者难以获得有效的治疗,难以提高“五年生存率”。
医生集团 ,才是掌握肿瘤治疗领域核心资源
单纯增加病床数和诊疗设备投入并不能根本提高基层医疗机构的肿瘤诊疗能力,医生才是医疗行为中最核心的资源,优化基层医生资源布局是提高基层诊疗水平的关键。
建立分级诊疗体系的关键任务就是强化基础医疗机构的医生资源,即尽快放开医生(尤其是公立医院的医生)的多点执业。
同时,国内医生的价值和社会地位并未获得充分认可,结合欧美发达国家的发展经验,或可采用成立“医生集团”的模式。
案例:全球最权威的肿瘤专科医院——MD安德森癌症中心
肿瘤多学科治疗团队 (Multiple Disciplinary Team,简称MDT模式),是一种通过在确保正确诊断和准确评估的基础上,整合应用多种方法和技术(外科手术、药物化疗、靶向治疗、超声介入治疗、放射治疗等),即普通癌症患者搭建一个各学科专家团队,各学科专家共同讨论确定诊疗方案。
众所周知,MD安德森癌症中心(MD Anderson Cancer Center)是一家世界公认的最权威的肿瘤专科医院。根据媒体报道,MD安德森癌症中心的大部分肿瘤的患者“五年生存率”超过80%。
从1941年建院初,MD安德森的MDT就在一定程度上有所开展,主要形式是肿瘤病例讨论会;
到了1997 年,MDT概念和模式得以明确和完善;
而后,MD安德森在全美率先全面实施肿瘤亚专科化临床路径,即以器官系统为中心在各个亚专科之间开展协作;
如今MD安德森又率先应用电子病历及信息化医学,利用信息化医学综合公共平台,各亚专科医生随时随地可了解病人的全部医疗资料,将MDT推入全新的时代。
MDT模式如何运作?
据了解,每个MDT组由包括肿瘤内科、肿瘤外科、肿瘤病理、肿瘤影像、肿瘤放射、肿瘤遗传咨询、肿瘤护理、肿瘤临终关怀等专业人员参加。
一般每个MDT 组每周进行一次讨论会,每次讨论5~8个病例,大约1~1.5小时。
参会人员对每个病例的病理诊断、影像学特征,临床现状及家族史、外科手术指征、放化疗的利弊等作全面的评估,在此基础上医生们达成治疗的共识,为患者制定出最合适的、最有效的治疗方案,最大限度提高患者的生存质量,延长生存周期。
肿瘤治疗前景展望:通力合作,愿不再见“飞刀集团”
在医疗实践的过程中,医生的执业行为必定需要一定的物理空间,同时医疗活动中也必须使用诊断和治疗设备。
一方面,如何在不同的(医院、保险等)政策环境下,实现医生资源的市场价值,提高医生个人收入,让医生进入不同的体系进行执业,是当前“医改”需要思考的问题之一。
另一方面,如何借力于资本,从患者和医生收入来源的角度考虑,让医生既不用像“莆田系”等民营医院为了绩效而去“拉客”、“宰客”,成为百姓眼里的“飞刀集团”,也不用担心失去稳定患者来源而提心吊胆。
总之,降低医疗成本、提高医疗服务水平,让更多的“魏则西”灿烂地活着,是每一个肿瘤患者“抗癌”路上的真切期望。
(转化医学网360zhyx.com)
 腾讯登录
腾讯登录
还没有人评论,赶快抢个沙发