肺癌多基因检测:国内外权威临床指南盘点
| 导读 | 随着分子生物学研究的不断深入,基于分子标志物的肿瘤精准诊疗已经成功走进临床,尤其在晚期非小细胞肺癌(NSCLC)的靶向治疗上取得显著进展,EGFR基因的发现及EGFR-TKI的出现里程碑式地开辟了肺癌诊疗的新路径。如今,NSCLC诊疗已从传统的组织分型指导化疗为主的模式进入以基因分型为指导、结合组织分型的个体化治疗时代,治疗前进行驱动基因检测有助于临床医生甄别适用靶向治疗的患者人群。 |
随着分子生物学研究的不断深入,基于分子标志物的肿瘤精准诊疗已经成功走进临床,尤其在晚期非小细胞肺癌(NSCLC)的靶向治疗上取得显著进展,EGFR基因的发现及EGFR-TKI的出现里程碑式地开辟了肺癌诊疗的新路径。如今,NSCLC诊疗已从传统的组织分型指导化疗为主的模式进入以基因分型为指导、结合组织分型的个体化治疗时代,治疗前进行驱动基因检测有助于临床医生甄别适用靶向治疗的患者人群。
针对EGFR基因突变开发的靶向药物吉非替尼、阿法替尼,及针对ALK融合基因突变开发的靶向药物克唑替尼等相继获批用于晚期NSCLC的一线治疗,为晚期NSCLC患者带来更显著的治疗应答、更长的无进展生存期(PFS)和总生存期(OS),EGFR突变及ALK融合检测也因此被写入了国内外多个权威诊疗指南或专家共识,并推荐确诊为晚期NSCLC的患者可同时进行常规检测(表1)。
ROS1融合是继EGFR突变、ALK融合之后又一明确的NSCLC驱动基因,阳性发生率约1-2%。?2016年3月,FDA批准克唑替尼用于ROS1融合阳性的转移性NSCLC的治疗,为NSCLC的治疗带来了新的选择。近期,美国癌症联盟(NCCN)发布的2017版NSCLC临床实践指南也根据这一结果,首次将ROS1融合检测纳入晚期NSCLC一线诊疗流程(图1)。
(图1)

(表1)
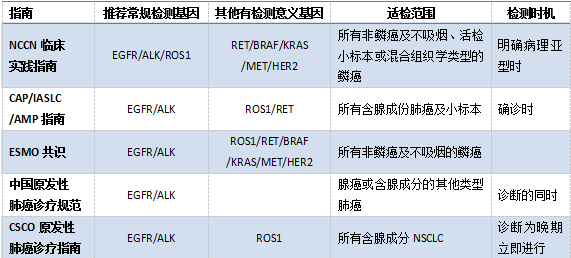
此外,NSCLC相关其他驱动基因如RET融合、BRAF突变、MET扩增及突变、HER2突变等,也都有相应靶向药物在临床实验中,因此各项指南也都对这些基因给予了持续关注(表1),相信随着更多新的临床证据出现,这些驱动基因也将以明确的临床意义纳入NSCLC治疗前的常规检测。对于更没有进入指南的相关驱动基因检测及相应靶向药物的使用,在一定程度上,可以使部分患者受益,也可以作为科学研究和临床实践的有益补充。
除了推荐及建议需进行常规检测的基因及检测时机,指南对于各基因适用的检测方法也予以了客观描述。
突变类基因如EGFR检测,目前常用的方法包括直接测序法、基于real-time PCR基础上的方法,如突变扩增阻滞系统(ARMS)、片段长度分析、变性高效液相色谱技术等,这些方法各有优劣,目前公认以高灵敏度和特异性的ARMS技术最为常见,在CSCO原发性肺癌诊疗指南中甚至成为EGFR突变检测的唯一推荐策略。
融合类基因如ALK检测,常见方法包括针对基因层面的荧光原位杂交技术(FISH)、逆转录PCR技术(RT-PCR)和检测蛋白水平的免疫组化(IHC),对于恶性胸腔积液、心包积液、痰液或支气管灌洗液、和细胞学穿刺等样本,恶性胸腔积液等细胞学样本在细胞数量充足条件下可制备细胞学样本蜡块,检测方法可采用FISH或IHC或RT-PCR;如果是新鲜细胞标本可考虑采用RT-PCR方法。
纵观国内外诊疗指南及共识,NSCLC治疗前基因分型检测已必然朝着多基因检测方向发展。从技术层面应如何更好实现多基因常规检测?CSCO原发性肺癌诊疗指南建议,在标本量有限的情况下,可采用同时检测多个驱动基因的技术如PCR技术或NGS技术。
对于晚期NSCLC患者,宝贵的不仅仅是有限的标本,还有时间,在最短时间获取足够的、准确的基因分型信息帮助临床第一时间做出最佳治疗决策是实现多基因检测的重要意义。因此,简便快速、节省标本,且经CFDA批准的合规试剂或技术,才是实现多基因检测的最佳选择!
参考文献:
1.NCCN Guidelines, NSCLC, V3.2017
2.Reck M, et al. Ann Oncol. 2014
3.Natasha B. Leighl, et al. J Clin Oncol. 2014
4.中国原发性肺癌诊疗规范(2015年版)
5.中国临床肿瘤学会(CSCO)原发性肺癌诊疗指南. 2016 V1
6.中国间变性淋巴瘤激酶(ALK)阳性非小细胞肺癌诊疗指南,2015
7.中国非小细胞肺癌患者表皮生长因子受体基因突变检测专家共识(2016版)
(转化医学网360zhyx.com)
 腾讯登录
腾讯登录
还没有人评论,赶快抢个沙发