决战癌症!“幽灵”巨噬细胞能否助免疫军团王者归来?
| 导读 | 癌症免疫治疗,是一场免疫细胞和癌细胞之间的战争,像极了“指环王”里史诗级的正邪之战。虽然已有PD-1/PD-L1为代表的免疫检查点疗法和CAR-T为代表的免疫细胞疗法的“双塔奇兵”,但要彻底战胜实体瘤,实现“王者归来”,还要动员更多的力量,比如“指环王”里中向阿拉贡赎罪的“幽灵”军团。 |
癌症免疫治疗,是一场免疫细胞和癌细胞之间的战争,像极了“指环王”里史诗级的正邪之战。虽然已有PD-1/PD-L1为代表的免疫检查点疗法和CAR-T为代表的免疫细胞疗法的“双塔奇兵”,但要彻底战胜实体瘤,实现“王者归来”,还要动员更多的力量,比如“指环王”里中向阿拉贡赎罪的“幽灵”军团。
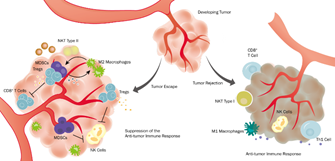
目前癌症免疫疗法中,围绕T细胞(获得性免疫)的“双塔奇兵”初战告捷,但要解决难啃的实体瘤,需要免疫系统总动员,激活固有免疫力量,尤其是巨噬细胞。一旦和肿瘤细胞纠缠在一起的巨噬细胞复苏,向肿瘤开战,整个形势将彻底扭转。这里,了解巨噬细胞被“俘”机制,找到对策来唤醒其癌细胞杀伤功能,成为关键之匙。一如阿拉贡用“纳希尔圣剑”号令“幽灵”军团,
巨噬细胞如何被“俘”
肿瘤发生早期,NK细胞和NKT细胞分泌IFN-γ诱导巨噬细胞分化成M1型(图2)。M1是肿瘤抑制型,可以通过释放ROS、NO、TNF-α等细胞毒性分子杀伤癌细胞,还通过Th1细胞生成来激活CD8+ T细胞杀伤癌细胞。
图 2 Macrophage polarization and interaction with tumor
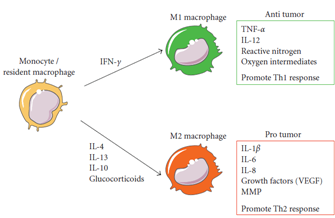
但长时间后,若癌细胞未被消灭,就会具备逃逸巨噬细胞杀伤的能力,它以及基底细胞分泌的细胞因子和生长因子,加上“我是无法愈合的伤口”的伪装,使免疫系统进入被抑制状态。巨噬细胞分化成M2型,它是肿瘤促进型,可以分泌VEGF等细胞因子刺激肿瘤细胞增殖和存活,也可以释放基质金属蛋白酶诱导毛细血管网络的形成,还可以通过分泌多种蛋白酶破坏内皮细胞基底膜,分解细胞外基质胶原蛋白等组分,帮助肿瘤迁移。
可见,巨噬细胞被“俘”是由肿瘤微环境这个大背景造成的,关于肿瘤微环境的研究是很重要的方向,其中的金属蛋白酶,毛细血管形成等已作为肿瘤治疗靶点被研究。这里不做太多展开,专注于寻找能唤醒巨噬细胞的“纳希尔圣剑”。目前针对唤醒TAM巨噬细胞的研究报道日渐火热,涌现出很多有意思的靶点,主要集中在三个层面。
阻断免疫逃逸的胞外信号
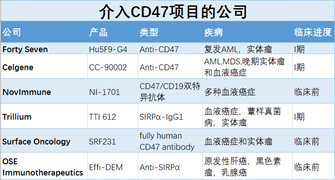
CD47/SIRPα通路
同T细胞的免疫检查点类似,巨噬细胞也有负调控的细胞受体信号,例如CD47/SIRPα通路。很多健康细胞表面表达CD47,这是告诉巨噬细胞的“don’t eat me”保护信号,避免健康细胞被清除。当细胞老化或病变后,表面CD47逐渐丧失,被巨噬细胞识别并处理。
癌细胞利用这个机制,高表达CD47欺骗巨噬细胞逃过被处理的命运。正如免疫检查点抑制剂的作用一样,研究人员用抗体阻断CD47后,成功恢复免疫细胞识别癌细胞的能力,治愈了实验小鼠的一些淋巴瘤和白血病。几乎每种类型的癌细胞表面都表达CD47,因此CD47抗体被认为可以用于更多癌症的治疗。
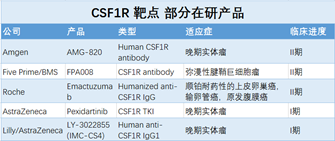
CSF1/CSF1R通路
癌细胞可以通过分泌集落刺激因子CSF1来“勾引”TAM巨噬细胞和髓源抑制性细胞(myeloid-derived suppressor cells,MDSCs),这两种免疫系统细胞的表面都表达有CSF1的受体CSF1R(属于III型跨膜酪氨酸激酶),被“勾引”后在肿瘤微环境中起免疫抑制的负作用。通过小分子或抗体抑制CSF1R活性可以显著降低肿瘤内的免疫抑制作用。
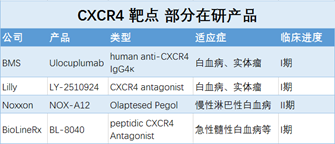
CXCL12/CXCR4通路
CXCR4是一个GPCR受体,在很多细胞表面都有表达,可被趋化因子CXCL12激活。在器官特异性癌转移中,CXCL12信号召集各类表达CXCR4的细胞,包括癌细胞,参与血管形成的表皮前体细胞,也包括MDSC,TAM巨噬细胞这样的免疫抑制细胞到新的肿瘤微环境中。针对CXCR4的药物不但可以抑制癌症转移信号,还可以降低新病灶的免疫抑制。
靶向胞内通路,逆转抑制性
相对于胞外,胞内的信号通路的调控网络更加复杂不明,寻找可以逆转免疫抑制状态的靶点也更困难。但这也挡不住科学家寻找“纳希尔圣剑”的脚步,这不,最近针对唤醒TAM巨噬细胞的研究,频传捷报。
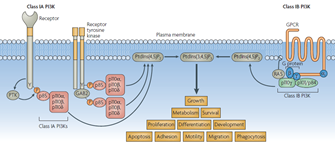
PI3Kγ
PI3Kγ是PI3K家族中唯一的IB型,和GPCR相关,在白细胞中特异性表达。
图 3 Class IA PI3K and Class IB PI3K
2016年11月9日,Nature上线了MSKCC的最新成果,借助PI3Kγ特异性抑制剂IPI-549,成功降低免疫抑制,让CTLA-4单抗 + PD-1单抗联合治疗中肿瘤模型小鼠的完全缓解率从20%提高到80%。
他们还证实了癌组织对检查点阻断疗法的抵抗和TAM巨噬细胞这类免疫抑制细胞有关。他们通过在B16黑色素瘤中过表达GM-CSF增加了免疫抑制细胞的数量,这时肿瘤对检查点阻断疗法的敏感性发生了明显的下降。
稍早一些的9月19日,Nature还上线了UCSD的发现,巨噬细胞的PI3Kγ信号通过抑制抗肿瘤CD8+ T细胞的激活促进免疫抑制。阻断PI3Kγ可重新激活免疫响应,抑制移植瘤的生长。联合用药时,阻断PI3Kγ还提高了肿瘤对现有抗癌药物的敏感性,增强癌症免疫疗法根除肿瘤的能力。
金属纳米粒子
无心插柳柳成荫, 9月26日,Nature的子刊Nanotechnology上线了Stanford的一个有趣发现。研究金属纳米粒子ferumoxytol(纳米氧化铁)装载化疗药物能否提高疗效时发现,相比用金属纳米粒子装载了药物的组,只注射金属纳米粒子那组的肿瘤抑制效果竟然更好!也就是说金属纳米粒子本身能产生肿瘤抑制疗效!
图 4 Ferumoxytol prompts TAM to destroy tumor cells
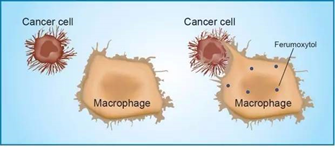
研究后发现,金属纳米粒子并不是直接杀伤癌细胞,而是激活了巨噬细胞,让它重新行使攻击癌细胞的功能。这正是让TAM巨噬细胞浪子回头正面杀敌的方法,它背后的调控机制若能被阐明,可为唤醒巨噬细胞提供更强有力的手段。
代谢水平变化遏制肿瘤扩散
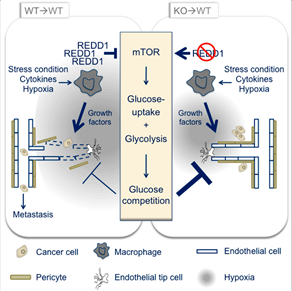
REDD1(mTOR通路)
mTOR通路调控葡萄糖的摄入和糖酵解,在巨噬细胞中,REDD1蛋白抑制mTOR的这个功能。2016年10月20日,Cell Metabolism发表了比利时鲁汶大学的发现。他们敲除REDD1基因,提高了巨噬细胞糖酵解的水平,结果使巨噬细胞比血管形成细胞争夺到更多的葡萄糖,从而让原先肿瘤内部混乱无序的血管网变得整齐而坚固,这样可以防止癌细胞进入血液从而扩散到身体别处。
图 5 REDD1 KO TAMs leads to glucose competition with tECs
总结
癌症免疫治疗研究和应用中,巨噬细胞的重要性日益明显,极有可能成为下一轮癌症治疗的爆点。由于巨噬细胞调控胞内外信号通路以及肿瘤微环境的复杂性,相关的研究需要用到众多研究工具,其品质和方案成熟性将深刻影响研究进程。为满足您的需求,R&D Systems精心备好了相关的研究工具和解决方案,了解详情紧按识别下方二维码或点击阅读原文。

引文目录:
De Henau, O. et al. Overcoming resistance to checkpoint blockade therapy by targeting PI3Kγ in myeloid cells. Nature 539, 443-447 (2016)。
Kaneda, M. M. et al. PI3Kγ is a molecular switch that controls immune suppression. Nature 539, 437-442 (2016)。
Wenes, M. et al. Macrophage Metabolism Controls Tumor Blood Vessel Morphogenesis and Metastasis. Cell Metabolism 24, 701-715 (2016)。
Zanganeh, S. et al. Iron oxide nanoparticles inhibit tumour growth by inducing pro-inflammatory macrophage polarization in tumour tissues. Nat Nano 11, 986-994 (2016)。
Georgoudaki, A.-M. et al. Reprogramming Tumor-Associated Macrophages by Antibody Targeting Inhibits Cancer Progression and Metastasis. Cell Reports 15, 2000-2011 (2016)。
Ruffell, B. & Coussens, L. M. Macrophages and Therapeutic Resistance in Cancer. Cancer Cell 27, 462-472 (2015)。
Noy, R. & Pollard, J. W. Tumor-Associated Macrophages: From Mechanisms to Therapy. Immunity 41, 49-61 (2014)。
Wynn, T. A., Chawla, A. & Pollard, J. W. Macrophage biology in development, homeostasis and disease. Nature 496, 445-455 (2013)
Patrussi L, Baldari CT. The CXCL12/CXCR4 axis as a therapeutic target in cancer and HIV-1 infection. Curr Med Chem. 2011
Schmid, M. C. & Varner, J. A. Myeloid Cells in the Tumor Microenvironment: Modulation of Tumor Angiogenesis and Tumor Inflammation. J Oncol 2010
文章来源:R&D Systems
图片来源:R&D Systems
(转化医学网360zhyx.com)
 腾讯登录
腾讯登录
还没有人评论,赶快抢个沙发