【Nature重磅】HPV主动免疫助力预防皮肤癌!
| 导读 | 提起人乳头瘤病毒(HPV)想必大家都不陌生,宫颈癌疫苗的问世再次把HPV带到舞台中心,大家只知道它是导致宫颈癌的幕后真凶,殊不知,HPV与皮肤癌同样有着密不可分的联系。 |
提起人乳头瘤病毒(HPV)想必大家都不陌生,宫颈癌疫苗的问世再次把HPV带到舞台中心,大家只知道它是导致宫颈癌的幕后真凶,殊不知,HPV与皮肤癌同样有着密不可分的联系。
来自来自美国哈佛大学和麻省总医院的Shadmehr Demehri研究组的最新研究表明:对于健康人群,针对HPV的T细胞免疫应答可以保护机体免受皮肤癌的侵袭,相反,对于免疫应答障碍的病人,T细胞免疫应答缺失,罹患皮肤癌的风险增加可达100倍以上。

HPV(人乳头瘤病毒)是一类型病毒的统称,属乳头瘤病毒科,是一种DNA病毒,HPV呈球形无包膜,由衣壳蛋白+DNA组成。根据致癌性不同可分为高危型(致癌)和低危型(非致癌),通常,80-90%的女性在一生中都会感染HPV,初次性生活后是感染的高峰时段。部分HPV感染能被机体免疫系统自动清除,但特定类型HPV的持续性感染可能会引起癌前病变,这些病变如果不治疗就可能会进展为不同类型的癌症。
当机体免疫系统受损时,狡猾的癌细胞便抓住时机,大肆猖狂,增加了机体与病毒感染有关的癌症的风险。曾有研究显示,在免疫抑制的患者中罹患皮肤鳞状细胞癌(与βHPV)的风险较健康者增加达100倍以上,但这背后的机制却仍然成迷。
为了一探究竟,研究人员使用小鼠HPV病毒感染模型(mouse papillomavirus type 1,简称MmuPV1),并以化学诱导或紫外线诱导皮肤癌小鼠模型来增加实验的全面性,首先感染具有免疫活性的小鼠,在感染MmuPV1两个月后,用导致皮肤癌的药物作进一步处理,结果发现,与未感染MmuPV1的对照组小鼠相比,感染MmuPV1的小鼠,皮肤肿瘤的出现时间明显延迟,肿瘤数目和体积明显降低。
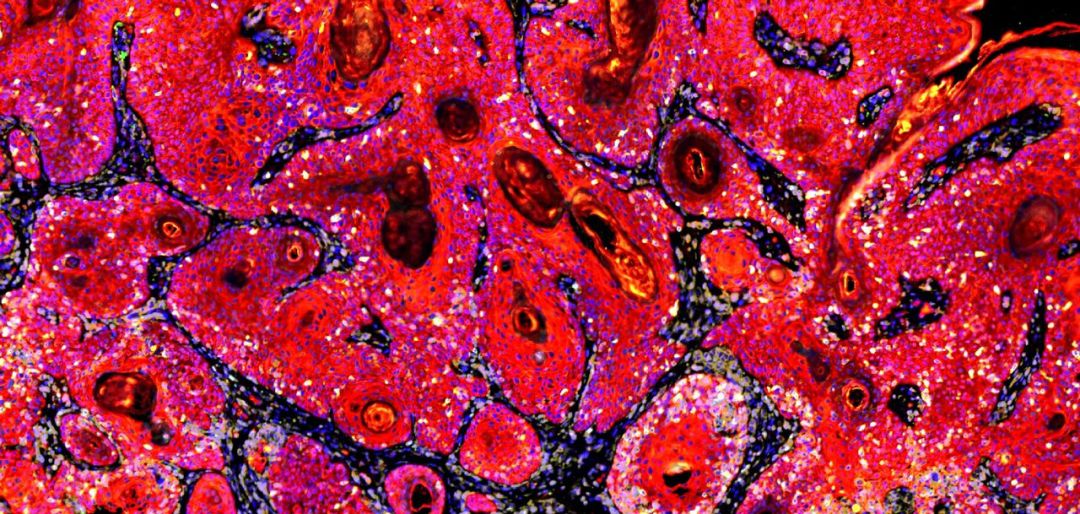
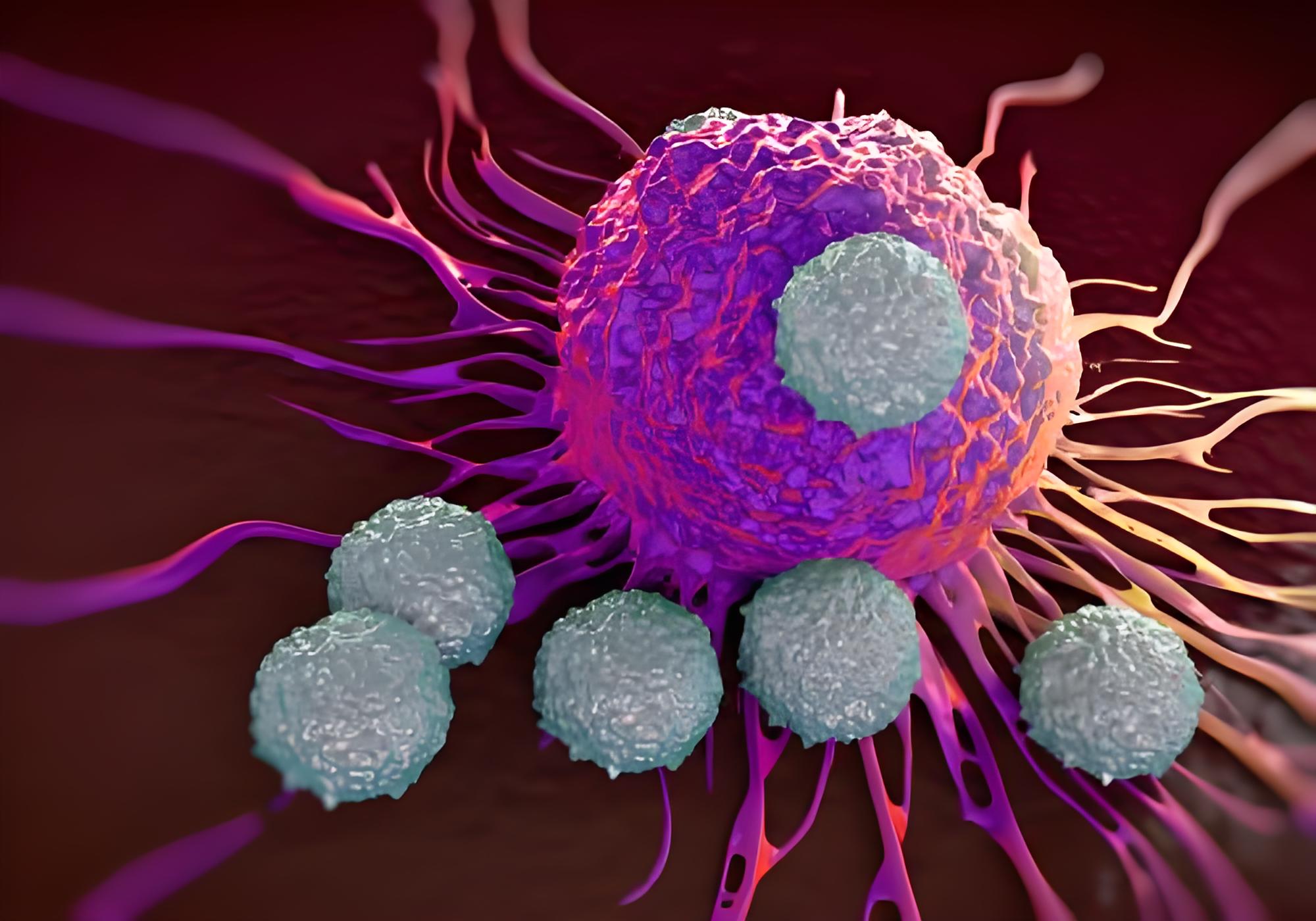
CD45 +白细胞(灰色)和CD3 + T细胞(黄色)攻击被共乳头瘤病毒(红色)感染的癌细胞
为了进一步验证实验的可靠性,研究人员接下来在紫外线诱导小鼠皮肤癌模型中进行了同样的实验。在感染MmuPV1三个月后,进行紫外线照射,每周3次,持续25周(UVB; 100 mJ cm-2),结果发现,与未感染MmuPV1的对照组小鼠相比,感染MmuPV1的小鼠肿瘤数目和体积明显下降。
具体来讲,定植后对Mmupv1产生天然免疫的小鼠,通过免疫小鼠T细胞或Mmupv1疫苗的转移获得免疫,以依赖CD8+T细胞的方式保护小鼠免受化学物质或紫外线辐射引起的皮肤癌变。
动物实验成功了,那这一发现是否同样使用于人类呢?该研究团队选取了鳞状皮肤肿瘤样本来进一步的探索,采用RNA和DNA原位杂交探针检测了25株共生的βHPVs水平,结果发现,与邻近健康皮肤相比,人类皮肤癌的病毒活性和载量显着降低,这表明机体对病毒阳性的肿瘤细胞有很强的免疫选择。不仅如此,从βHPVs中提取的E7肽一致地激活了来来自健康人群面部皮肤的CD8+T细胞。
以上研究表明,基于T细胞的抗人乳头瘤病毒的疫苗可能会提供一种创新的方法来增强皮肤中的抗病毒免疫,并为预防相关皮肤癌性病变提供了理论基础,增强对HPV的天然免疫可能会进一步提高利用免疫检查点抑制剂对鳞状细胞的免疫治疗的效力,这些药物可以使免疫系统脱离免疫系统,使其能够识别和摧毁癌细胞。
参考文献
John D. Strickley, Jonathan L. Messerschmid tImmunity to commensal papillomaviruses protects against skin cancer
https://www.nature.com/articles/s41586-019-1719-9
推荐阅读:
-
日程更新:108位重量级嘉宾等你来!第三届现代临床分子诊断论坛&第四届精准医学高峰论坛
-
强强联手!新组合用药有望“创造”靶点,实现对癌症“围追堵截”
-
这些被忽视的免疫细胞,竟是乳腺癌细胞治疗的“潜力股”!
-
Science子刊:深挖“双面蛋白”沦为肿瘤免疫逃逸帮凶的真相
-
原来是你!这个激酶“咬定”SMAD4不放松,一手策划乳腺癌转移!
(转化医学网360zhyx.com)
 腾讯登录
腾讯登录


还没有人评论,赶快抢个沙发