【柳叶刀子刊】颠覆传统检测法,实现前列腺癌早筛新突破
| 导读 | “高比率过度诊断”是前列腺癌筛查的一个关键障碍。最近,新的一项研究终于确定了能对前列腺癌进行有效和安全筛查的方法——风险预测+MRI+靶向活检。 |
瑞典卡罗林斯卡研究所的研究人员最近报告称,磁共振成像(MRI)可以减少过度诊断,从而改善前列腺癌筛查。现在,同一研究小组发表了一项新的研究,该研究表明,增加一种新的血液检测,即Stockholm3,可以减少三分之一的MRI次数,同时进一步防止检测出小的、低风险的肿瘤。
前列腺癌是指发生在前列腺的上皮性恶性肿瘤。2012年我国肿瘤登记地区前列腺癌发病率为9.92/10万,列男性恶性肿瘤发病率的第6位。发病年龄在55岁前处于较低水平,55岁后逐渐升高,发病率随着年龄的增长而增长,高峰年龄是70~80岁。家族遗传型前列腺癌患者发病年龄稍早,年龄≤55岁的患者占43%。
卡罗林斯卡医学院Danderyd医院临床科学系的泌尿学副教授Tobias Nordström说:“总体而言,我们的研究表明,我们已经确定了能够对前列腺癌进行有效和安全筛查所需的工具。经过多年的争论和研究,能够展示可以改善男性医疗保健的知识,感觉棒极了。”他负责了STHLM3MRI研究。
目前的筛查方法——PSA(前列腺特异性抗原)检测与传统活检相结合,导致不必要的活检和许多小的、低风险肿瘤的检测(过度诊断)。因此,除了立陶宛外,没有一个国家选择在全国范围内推行前列腺癌筛查计划,因为其弊大于利。
2021年7月9日,STHLM3MRI研究的结果发表在《The New England Journal of Medicine》上,表明用磁共振成像(MRI)和靶向活检代替传统前列腺活检可以减少过度诊断。这项新的研究结果以“Prostate cancer screening using a combination of risk-prediction, MRI, and targeted prostate biopsies (STHLM3-MRI): a prospective, population-based, randomised, open-label, non-inferiority trial”为题的研究现已发表在《The Lancet Oncology》上,其研究结果表明,由卡罗林斯卡医学院的研究人员开发的Stockholm3,可以成为一个重要的补充。它是一种血液检测,使用一种算法来分析蛋白质标记、遗传标记和临床数据的组合。

“MRI在医疗保健中的可用性将是一个限制因素。我们现在表明,一种新的血液检测作为MRI的辅助手段,可以减少三分之一的MRI检查次数。与传统筛查相比,过度诊断率减少了69%。同时,活组织检查的数量减少了一半,而我们可以发现同样多的具有临床意义的肿瘤。”卡罗林斯卡研究所医学流行病学和生物统计学系副教授Martin Eklund说道,他也是STHLM3MRI研究的共同负责人。
STHLM3MRI是一项前瞻性、基于人群、随机、开放、非劣效性的实验。瑞典统计局随机选择50-74岁的男性,通过邮件邀请他们参加筛查;前列腺癌风险升高的患者,定义为PSA为3 ng/mL或更高,或Stockholm3评分为0.11或更高的患者符合随机分组的条件。排除先前诊断为前列腺癌、在受邀参加前60天内接受前列腺活检、有MRI禁忌症或患有严重疾病的男性。合格的参与者被随机分配(2:3),使用计算机生成的5个区块,按临床显著前列腺癌风险分层,接受系统前列腺活检(标准组)或双参数MRI,然后在MRI阳性参与者(实验组)中接受MRI靶向和系统活检。主要结果是在前列腺活检中检测到具有临床意义的前列腺癌,定义为Gleason评分为3 + 4或更高。我们使用0.78的边际值来评估主要结果的非劣效性。关键的次要指标包括临床上无显著前列腺癌的男性比例(定义为Gleason评分为3 + 3),以及任何前列腺MRI和活检手术的数量。我们做了两个比较:Stockholm3(使用0.11和0.15分作为临界值)与实验组的PSA(配对分析)以及PSA加标准活检与Stockholm3加MRI靶向和系统活检(非配对、随机分析)。所有分析均为意向性治疗。
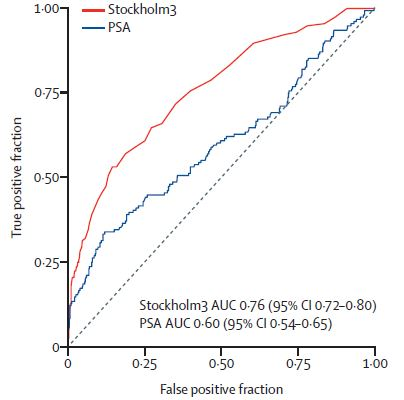
2018年2月5日至2020年3月4日,共邀请49118名男性参与,其中12750人参与并提供血液标本,2293名高危人群被随机分配为实验组(n=1372)和标准组(n=921)。对于Stockholm3和PSA,临床显著性前列腺癌的受试者操作特征曲线下面积为0.76 (95% CI为0.72 - 0.80),PSA为0.60(0.54 - 0.65)。实验组中,0.11或更高的Stockholm3在检测有临床意义的前列腺癌方面并不低于3 ng/mL,或更高的PSA(227 vs 192;相对比例[RP] 1.18 [95% CI 1.09 - 1.28],非劣效性p< 0.0001),也检测到类似数量的低级别前列腺癌(50 vs 41;1.22[0.96 - 1·55],p= 0.053为优势),并与更多的MRI和活检有关。与PSA为3 ng/mL或更高的PSA相比,0.15或更高的Stockholm3对检测临床意义重大的癌症具有相同的敏感性,并导致更少的MRI检查(545 vs 846;0.64[0.55 - 0.82])和更少的活检(311对338;0·92(0·86 - 1·03)。与PSA和系统活检筛查相比,0.11或更高的Stockholm3结合MRI靶向和系统活检与更高的临床重要癌症检测相关(227[3%]男性检测vs 106[2.1%]男性检测;RP 1.44 [95% CI 1.15 - 1.81]),低级别癌症的检出率较低(50 [0.7%]vs 73 [1.4%];0.46[0.32 - 0.66]),并导致更少的活检程序。随机分配到实验组的患者感染抗生素处方的发生率较低(1372例患者中有25例[1.8%],921例患者中有41例[4.4%];p=0.0002),住院率较低(16[1.2%]比31[3.4%];p=0.0003)。总而言之,在前列腺癌筛查中,Stockholm3检测可在MRI和靶向活检前对患者进一步进行风险分层。采用Stockholm3检测联合MRI靶向活检进行前列腺癌筛查可在保证检出率的同时,减少过度检查。

Tobias Nordström总结道:“Stockholm3检测和MRI单独使用之前已经证明是经济有效的。我们现在已经分析了将这些工具结合起来时的成本效益,并将很快报告该分析的令人振奋的结果。”使用前列腺特异性抗原(PSA)筛查前列腺癌,可降低前列腺癌死亡率,但可能导致不良后果。该项研究的目的是将传统筛查方法与基于血液的风险预测结合MRI靶向活检的诊断策略进行比较。
这项研究是由瑞典癌症协会、瑞典研究委员会、瑞典健康研究委员会、工作生活和福利研究委员会、卡罗林斯卡研究所、Hagstrandska Minnesfonden、斯德哥尔摩地区、瑞典德鲁伊教团、Åke Wiberg基金会、瑞典电子科学研究中心(SeRC)和前列腺癌协会资助。早期验证由EIT Health提供资金资助。Henrik Grönberg、Martin Eklund和Tobias Nordström是A3P Biomedical AB公司的合作伙伴,该公司拥有Stockholm3检测的开发权。(转化医学网360zhyx.com)
参考资料:
https://medicalxpress.com/news/2021-08-blood-prostate-cancer-screening.html
注:本文旨在介绍医学研究进展,不能作为治疗方案参考。如需获得健康指导,请至正规医院就诊。
 腾讯登录
腾讯登录



还没有人评论,赶快抢个沙发